Die Ernährung über eine Ernährungssonde wird anfangs von vielen Familien gescheut. Sei es, weil dies als weiterer Eskalationsschritt im Hinblick auf die Versorgung des Kindes gesehen wird oder gar als Versagen, das eigene Kind auf normale Weise ernähren zu können. Sei es aus Sorge hinsichtlich des operativen Risikos.
Die Entscheidung für oder gegen eine Ernährungssonde ist eine persönliche Entscheidung jeder einzelnen Familie, welche von zahlreichen Faktoren abhängt und im Laufe der Zeit immer wieder neu getroffen werden muss.
Wird die aktuelle Ernährungssituation des erkrankten Kindes als wenig belastend empfunden, so kann mit dieser Entscheidung sicherlich zugewartet werden. Stellt die Ernährungssituation aber eine Belastung für das Kind und die gesamte Familie dar, kann die Entscheidung für eine Sondenernährung durchaus Entlastung bringen. Insbesondere die hierdurch herbeigeführte Entspannung der Ernährungssituation empfinden die meisten Familien, die sich für eine Sonde entschieden haben, als eine große Erleichterung für sich und ihre Kinder.
Sondenarten
- Nasogastrale/ nasojejunale Sonden
- Operativ anzulegende Sonden
- PEG (perkutane endoskopische Gastrostomie)
- Perkutane Austauschsonden (Button/ Gastrotube)
- PEG/J bzw. PEJ (perkutane endoskopische Jejunostomie)
Worterklärungen: Perkutan = durch die Haut, Gaster= Magen, Jejunum= ein Teil des Dünndarms
Sonden können als alleinige Möglichkeit der Ernährung genutzt werden. Dies ist aber nicht zwingend notwendig. Auch bei liegender Sonde ist eine orale Ernährung weiterhin möglich, wobei dies bei der nasogastralen/nasojeunalen Sonde nur eingeschränkt zutrifft.
Nasogastrale/nasojejunale Sonden
Sie werden über die Nase in die Speiseröhre und weiter in den Magen (Gaster) bzw. einen Teil des Dünndarms (Jejunum) eingeführt. Die Anlage ist daher recht einfach, eine Operation ist nicht notwendig.
Die Sonden werden aber teils als störend empfunden und beeinträchtigen den Schluckakt.
Sie sind nicht für den dauerhaften Gebrauch bestimmt.
Umgangssprachlich spricht man häufig lediglich von einer Nasensonde.
PEG (perkutane endoskopische Gastrostomie)
Dies ist ein künstlicher Zugang von außen durch die Bauchdecke direkt in den Magen. Diese künstlich geschaffene Öffnung nennt man dann Stoma.
Er wird in einer Operation angelegt.
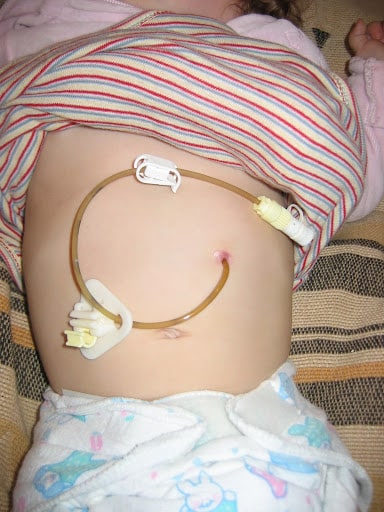
Durch den Zugang kann ein Kunststoffschlauch gelegt werden, die PEG-Sonde. Von außen ist von der PEG-Sonde dann ein kleines Stück Schlauch mit Ansatz sichtbar. Hierüber kann die Nahrung verabreicht werden.
Außen wird die PEG-Sonde durch eine äußere Halteplatte, innen an der Magenwand durch eine innere Halteplatte fixiert.
Eine PEG-Sonde kann, wenn keine Komplikationen auftreten, über mehrere Monate bis Jahre im Körper verbleiben und stellt daher eine Möglichkeit der langfristigen Sondenernährung dar.
Die PEG-Sonde beeinträchtigt den Schluckakt nicht, sodass weiterhin eine orale Ernährung problemlos möglich ist. Sie bietet einen sicheren Zugang zur Nahrungs- und Medikamentenverabreichung.
Nachteile einer PEG-Sonde
- Operativer Eingriff zur Anlage und ggf. Wechsel bei Problemen mit der Sonde notwendig
- Im Verlauf lokale Wundinfektionen, Materialprobleme, Einwachsen der inneren Halteplatte
Gastrotube/ Button
Ist der Zugang durch die Bauchdecke nach Anlage einer PEG ausgeheilt (nach 4-6 Wochen) kann die Sonde auch durch einen Gastrotube oder eine Buttonsonde ersetzt werden. Insbesondere die Buttons sind kleiner und werden daher als weniger störend empfunden. Sie werden innen statt von einer Rückhaltescheibe von einem Ballon fixiert wird. Dieser kann ungefüllt durch den Sondenkanal eingeführt werden. Hierdurch ist ein Sondenwechsel ohne erneuten operativen Eingriff möglich.
PEG/J bzw. PEJ
Bei der PEG/J (oft auch Jet-PEG genannt) wird eine Sonde über die PEG bis in das Jejunum, den mittleren Dünndarmabschnitt, gelegt. Somit kann über einen Schenkel Nahrung in den Magen, über den anderen Schenkel Nahrung direkt in den Dünndarm verabreicht werden.
Bei einer PEJ wird durch die Bauchdecke ein direkter Zugang zum Jejunum gelegt. Die Nahrung passiert den Magen also nicht.
Wird Nahrung direkt in den Dünndarm gegeben, fallen die Reservoirfunktion und die Verdauungsprozesse, die der Magen übernimmt, weg. Daher kann in diesem Fall die spezielle Nahrung nicht als einzelne Mahlzeit, sondern muss mittels einer Dauerinfusion über 24 Stunden verabreicht werden.
Anlagearten von Sonden
Endoskopisch
Das Endoskop wird über den Mund durch die Speiseröhre in den Magen eingeführt. Von innen wird mit dem Endoskop aus dem Magen heraus geleuchtet. An der Stelle, an der man das Licht von außen durch die Bauchdecke sieht, wird dann in die Haut gestochen, der Zugang angebracht und die Sonde gelegt.
Laparoskopisch
Ist eine endoskopische PEG Anlage nicht möglich, kann diese auch laparoskopisch, also durch eine Bauchspiegelung erfolgen. Hierzu ist ein Zugang über die Bauchdecke notwendig, durch welchen dann das Laparoskop eingeführt und das Stoma und die Sonde angelegt werden.
Rendez-vous PEG
Hierunter versteht man eine laparoskopisch assistierte perkutane Gastrostomie. Diese Methode kombiniert die oben vorgestellten Anlagearten einer Sonde und ermöglicht so die Anlage der Sonde unter Sicht. Unter bestimmten Risikokonstellationen stellt sie eine sinnvolle Ergänzung zur herkömmlichen Anlage dar und vermag das Komplikationsrisiko unter weiterhin gegebener minimaler Invasivität zu senken.
Wissenschaftlicher Hintergrund
Natural History Study von 2014
21 der 33 Kinder wurden mit einer PEG-Sonde versorgt. Sieben erhielten dabei aber eine überwiegend orale Ernährung, sechs wurden überwiegend, acht ganz sondiert.
Die Auswirkung der Versorgung mit einer PEG-Sonde auf die somatischen Parameter (Länge, Gewicht, Kopfumfang) konnte lediglich an vier ausgewählten Beispielen näher betrachtet werden, wobei sich der BMI stabilisierte. Ob sich diese Situation auch positiv auf das Kopfwachstum und die Entwicklung auswirkt, kann man aus den Daten jedoch nicht ableiten. Subjektiv bezeichneten 18 Eltern die PEG-Sonde als einen notwendigen und wichtigen Schritt, der die Ernährungssituation verbessert, Entspannung in das Zusammenleben mit den Kindern gebracht und auch einen positiven Effekt auf die Entwicklung der Kinder gehabt habe.
Natural History Study von 2023
Nasogastrale Sonde: 27/53 Kinder waren im Laufe ihres Lebens bereits über eine nasogastrale Sonde ernährt worden, meist vorübergehend im Krankenhaus oder direkt nach der Geburt.
PEG/ Button/ Gastrotube: 29/53 Kinder haben im Laufe ihres Lebens eine PEG-Anlage erhalten, im Durchschnitt im Alter von zwei Jahren. 27 der Kinder waren auch zumindest teilweise über die PEG ernährt worden.
PEJ: Nur 2/53 Kinder waren über eine PEJ ernährt.
Die Kinder, die ausschließlich über Sonden ernährt waren, erhielten größtenteils weiterhin Geschmacksproben über den Mund.
PEG-Anlage: Die endoskopische Anlage führte zu mehr Komplikationen als die laparoskopische Anlage der PEG, der Unterschied war nicht statistisch signifikant und die Komplikationsrate nicht erheblich höher als die in der Literatur beschriebene. Dennoch gibt es auch in der Literatur Hinweise für Vorteile der laparoskopischen Anlage im Allgemeinen und im speziellen bei als Hochrisikopatient*innen bezeichneten Kindern. Aufgrund der geringen Fallzahl kann keine Empfehlung ausgesprochen werden. Die Art der PEG-Anlage bleibt abhängig vom Kind und den Erfahrungen des Operateurs und somit eine individuelle Entscheidung.
Gedeihen mit PEG: Beim Vergleich von Kindern ohne PEG mit Kindern, die langfristig zumindest teilweise über PEG ernährt werden, konnten für das Überleben, die gastrointestinalen Symptome und die Symptomlast und Lebensqualität kein Unterschied festgestellt werden. Es bestätigte sich jedoch, dass die Gewichts- und BMI-Entwicklung bei Ernährung über PEG eher positiver verlief (bei jedoch kleiner Fallzahl).
Dieser Eintrag wurde nach bestem Wissen aufgrund berichteter Erfahrungen von Eltern betroffener Kinder verfasst. Zusätzlich wurden aktuell verfügbare Daten aus der Studie zum natürlichen Verlauf der PCH2 von 2014 und 2023 und der allgemeinen medizinischen Literatur eingearbeitet. Er ersetzt nicht eine ärztliche Konsultation. PCH2cure übernimmt diesbezüglich keinerlei Haftung.
- Köhler H, Razeghi S, Spychalski N, Behrens R, Carbon R (2007) Laparoscopic-assisted percutaneous endoscopic gastrostomy – rendez-vous PEG – in infants, children and adolescent. Endoscopy 2007; 39: E 136.
- Razeghi S. Sondenernährung. In: Jochum F, editor. Ernährungsmedizin Pädiatrie. Berlin, Heidelberg: Springer Berlin Heidelberg; 2013. p. 159–64.
- Spychalsky N, Carbon R, Köhler H, Reingruber B. (2007) PEG- wann laparoskopisch assistiert? Meeting abstract 124. Kongress der Deutschen Gesellschaft für Chirurgie (05/2007).
- Teising D, Tönsfeuerborn H. Ernährung, Gastroenterologie und Hepatologie. In: Tönsfeuerborn H, Krause N, Teising D, Jipp H, editors. Neonatologische und pädiatrische Intensiv- und Anästhesiepflege. Berlin, Heidelberg: Springer Berlin Heidelberg; 2021. p. 427–40.
- Natural History Study von 2014: Frölich S. Natürlicher Verlauf der Pontocerebellären Hypoplasie Typ 2 [Inauguraldissertation zur Erlangung des Doktorgrades der Medizin] Tübingen: Eberhard-Karls-Universität; 2014.
- Natural History Study von 2023: Kuhn A L. Gastrointestinale Symptome, Ernährung und Gedeihen bei Pontocerebellärer Hypoplasie Typ 2 A [Inauguraldissertation zur Erlangung des Doktorgrades der Medizin] Freiburg im Breisgau: Albert-Ludwigs-Universität; 2023.